Неалкогольная жировая болезнь печени: самое крупное скрытое последствие хронической инсулинорезистентности
Диагноз «жировая печень» сегодня всё чаще обнаруживают случайно - во время УЗИ, КТ или МРТ, выполненных по другому поводу. Его находят у людей разного возраста, телосложения и образа жизни, нередко при полном отсутствии болей, выраженных жалоб и отклонений в стандартных анализах крови.
Из-за этого диагноз часто воспринимается как нечто несущественное: «у многих так», «ничего не беспокоит», «анализы нормальные». В медицинской практике жировая печень нередко превращается в формальную запись в заключении, которая не вызывает ни у пациента, ни у врача ощущения реальной проблемы.
Эта статья нужна не для того, чтобы напугать диагнозом, а чтобы последовательно объяснить, что означает находка «жировая печень», что именно происходит в организме, почему это состояние возникает, как оно может развиваться со временем и в каких случаях изменения можно обратить.
Что означает диагноз «жировая печень»
Диагноз «жировая печень» означает, что в клетках печени - гепатоцитах, то есть основных рабочих клетках печени - накапливается избыточное количество жира. Речь идёт о жировых каплях внутри самих клеток печени, где в норме их либо нет, либо они присутствуют в минимальном количестве.
В медицине этот термин используется как описательный. Он фиксирует сам факт накопления жира в ткани печени, но не указывает, почему это произошло, как давно существует процесс и что именно его поддерживает. Это констатация изменения структуры печени, а не диагноз, объясняющий причину проблемы.
Здесь важно понимать, что печень не предназначена для хранения жира. В норме она участвует в его переработке, использовании для нужд организма, временном связывании и выведении. Когда жир начинает задерживаться внутри гепатоцитов, это означает, что печень перестала справляться с объёмом поступающего жира или условиями, в которых она работает, и вынужденно накапливает его внутри своих клеток.
Почему жировая печень — следствие, а не самостоятельная болезнь
Жировая печень не возникает сама по себе и не является первичным заболеванием. Это не изолированная проблема самой печени, а отражение процессов, происходящих в организме в целом. В большинстве случаев накопление жира в печени формируется как ответ на длительную перегрузку или сбой в регуляции обмена веществ.
Печень — центральный орган обмена веществ. Через неё проходят углеводы, жиры и аминокислоты из пищи, гормоны, лекарственные вещества, токсины, продукты собственного обмена организма, а также вещества, поступающие из кишечника. Фактически печень является «фильтром и перерабатывающим центром», который непрерывно приспосабливается к тому, что и в каком количестве через неё проходит, меняя режим своей работы.
Когда такая нагрузка становится избыточной или действует постоянно, печень вынужденно переходит в режим компенсации — то есть временного приспособления. Одной из форм этой адаптации является накопление жира внутри гепатоцитов, клеток печени, когда привычные пути переработки и выведения жира перестают справляться с объёмом поступающего материала.
Что происходит в печени: механизм накопления жира
В норме печень постоянно получает жиры из разных источников. Часть поступает с пищей, часть высвобождается из жировой ткани, а часть образуется внутри самой печени из углеводов, если энергии поступает больше, чем требуется организму. Одновременно печень занимается переработкой этих жиров: она использует их для получения энергии, для построения клеточных структур либо временно «упаковывает» и выводит дальше в кровь, чтобы они могли быть использованы другими тканями.
При жировой печени этот баланс нарушается. Жира начинает поступать или образовываться больше, чем печень способна переработать и безопасно вывести. В результате жир задерживается внутри клеток печени - гепатоцитов - и постепенно накапливается. Клетки увеличиваются в размере, их внутренняя организация меняется, и они начинают работать менее эффективно, особенно в части выработки энергии и ферментов.
Важно понимать, что накопленный жир не является нейтральным и безвредным. Его избыток делает клетки печени более уязвимыми к повреждению, нарушает работу их энергетических «станций» - митохондрий - и создаёт условия для запуска воспалительных реакций. Постепенно это отражается на основных функциях печени: очищении крови от токсинов, синтезе белков, гормональном обмене и нормальном образовании и оттоке желчи.
Таким образом, жировая печень - это не статичное и не безопасное состояние «запаса». Это живой, развивающийся процесс, который при сохранении перегружающих факторов постепенно создаёт почву для воспаления и структурных изменений ткани печени.
Ключевые причины развития жировой печени
Жировая печень почти никогда не формируется под действием одного-единственного фактора. В большинстве случаев это результат сочетания нескольких причин, которые длительно перегружают обмен веществ и системы регуляции. У разных людей вклад этих факторов различается, но общий механизм один: печень долго работает в условиях избыточного притока субстратов и вынужденно меняет режим своей работы.
Избыточный вес и ожирение. Лишний вес, особенно при ИМТ выше нормы, создаёт фоновую метаболическую перегрузку. Повышенная масса тела увеличивает поступление жирных кислот в печень, снижает чувствительность тканей к инсулину и нарушает регуляцию липидного обмена. При этом наибольшее значение имеет висцеральный жир, активно сбрасывающий жирные кислоты в портальную систему, даже при отсутствии явного общего ожирения.
Абдоминальное (висцеральное) ожирение. Накопление висцерального жира является самостоятельным и частым фактором перегрузки печени. Жир из абдоминального депо активно поступает в портальную систему и напрямую увеличивает приток жирных кислот в печень. Важно, что этот механизм может действовать даже при нормальных показателях глюкозы крови и без явного общего ожирения.
Хроническая углеводная перегрузка. Современное питание характеризуется постоянным присутствием легкоусвояемых углеводов - сахара, хлебобулочных изделий, круп, соков, сладких напитков и частых перекусов. Даже при умеренных порциях такая структура питания создаёт хронический избыток энергии. В этих условиях печень регулярно сталкивается с избытком веществ, из которых синтезируется жир, и при отсутствии периодов разгрузки всё чаще направляет этот избыток в его накопление.
Избыточное поступление фруктозы. Фруктоза занимает особое место среди углеводов, так как почти полностью метаболизируется в печени и легко включается в синтез жирных кислот, минуя многие механизмы регуляции. Основными источниками являются фрукты и фруктовые соки, сухофрукты, мёд, сиропы и продукты с «натуральными» подсластителями. При регулярном избытке фруктозы нагрузка на печень может быть значительной даже при нормальном уровне глюкозы крови и отсутствии переедания.
Инсулинорезистентность и хроническая гиперинсулинемия. Инсулинорезистентность обычно развивается на фоне длительной углеводной перегрузки. Клетки хуже реагируют на инсулин, и организм вынужденно поддерживает его повышенный уровень. Для печени это означает постоянный сигнал к накоплению жира: усиливается его синтез, тормозится использование и ухудшается выведение. Этот процесс может долго протекать при нормальных анализах крови, создавая иллюзию метаболического благополучия.
Преддиабет и сахарный диабет 2 типа. Эти состояния отражают клинически выраженное нарушение углеводной регуляции и, как правило, сопровождаются хронической инсулиновой перегрузкой печени. Наличие преддиабета или диабета значительно повышает риск формирования и прогрессирования жировой инфильтрации, даже при умеренном питании.
Анаболические стероиды — это гормональные вещества, обычно применяемые вне медицинских показаний для увеличения мышечной массы и силовых показателей. Они могут быть самостоятельной причиной жировой инфильтрации печени. Их воздействие не ограничивается опосредованными метаболическими эффектами и может приводить к накоплению жира в печени. Механизм включает прямое токсическое воздействие на гепатоциты, нарушение митохондриальной функции и ухудшение экспорта жира из печени.
Дислипидемия. Повышенные триглицериды и сниженный уровень HDL отражают нарушение обмена жиров и их транспорта. В таких условиях печень оказывается перегруженной липидами не только за счёт синтеза, но и за счёт нарушенного распределения и вывода жира, что способствует его внутрипечёночному накоплению.
Дефицит холина и нарушение экспорта жира из печени. Даже при активном синтезе жира печень не должна его накапливать. Для этого необходимы механизмы упаковки и вывода жира из клеток печени, зависящие, в том числе, от достаточного поступления холина. При его дефиците жир образуется, но задерживается внутри клеток печени, что возможно даже при умеренном питании и отсутствии ожирения.
Нарушение желчеоттока. Желчь играет ключевую роль в обмене жиров и их выведении из печени. При хроническом нарушении оттока желчи жиры и продукты их обмена задерживаются в ткани печени, усиливая её перегрузку. Застой желчи может быть связан с функциональными нарушениями, изменением свойств желчи, спазмом желчевыводящих путей или последствиями воспалительных процессов.
Перегрузка железом. Железо необходимо для работы организма, но в избытке становится источником повреждения тканей. Печень является основным органом его накопления и особенно чувствительна к перегрузке. Избыточное железо усиливает клеточное повреждение и повышает токсичность накопленного жира, ускоряя прогрессирование процесса.
Лекарственные и токсические факторы. Многие лекарственные препараты и токсические вещества метаболизируются в печени. При длительном приёме или сочетании нескольких факторов детоксикационные системы оказываются перегружены, и жировая инфильтрация может формироваться как следствие такого воздействия или усугублять уже существующие изменения.
Инфекционные и паразитарные факторы. Хронические инфекции и паразитарные процессы способны длительно воздействовать на печень напрямую или через системное воспаление. Они могут нарушать желчеотток и обменные процессы в печени, но в большинстве случаев являются не ведущей, а сопутствующей причиной перегрузки.
Быстрая потеря веса и жёсткие диеты. При резком ограничении питания и быстрой потере массы тела жир в большом объёме поступает в печень из жировой ткани. При дефиците белка, холина или нарушении желчеоттока печень не успевает справляться с этим потоком, что может приводить к временному или устойчивому накоплению жира.
Генетическая предрасположенность. Генетические факторы не являются самостоятельной причиной, но определяют индивидуальный порог устойчивости печени к перегрузкам. При одинаковых условиях у одних людей изменения остаются минимальными, у других - развиваются быстрее и выраженнее.
Дополнительные факторы, которые могут способствовать развитию жировой печени
- Возрастные изменения обмена веществ, при которых снижается метаболическая гибкость печени;
- Возрастные гормональные изменения, включая пониженный уровень эстрогенов в постменопаузе и андрогенные сдвиги у мужчин;
- Малоподвижный образ жизни снижает утилизацию глюкозы и жирных кислот в периферических тканях и усиливает их перераспределение в печень;
- Нарушения сна и хронический недосып, влияющие на инсулиновую чувствительность и липидный обмен;
- Синдром апноэ сна, сопровождающийся эпизодами гипоксии и усилением окислительного стресса;
- Эндокринные нарушения, такие как гипотиреоз и синдром поликистозных яичников;
- Хронический стресс с длительно повышенной кортизоловой нагрузкой;
- Употребление алкоголя, даже в небольших количествах, может усугублять жировую инфильтрацию печени при наличии других факторов риска;
- Нарушения состава микробиоты кишечника, особенно при синдроме избыточного бактериального роста в тонкой кишке (СИБР).
Как протекает заболевание со временем
Течение жировой печени, как правило, не бывает острым. В большинстве случаев это медленный процесс, который может годами развиваться без выраженных симптомов и оставаться незамеченным. Именно такая постепенность часто создаёт ложное чувство безопасности и откладывает своевременное вмешательство.
Характер течения определяется сочетанием причин, степенью метаболической перегрузки, наличием воспалительных факторов и индивидуальной устойчивостью печени. Пока повреждающее воздействие сохраняется, изменения накапливаются постепенно и последовательно.
Длительное бессимптомное течение. На ранних этапах жировая инфильтрация обычно не даёт специфических симптомов. Боли отсутствуют, признаки печёночной недостаточности не выражены. Возможны неспецифические проявления - повышенная утомляемость, тяжесть после еды, снижение переносимости нагрузки, - но они редко связываются с проблемами печени. Лабораторные показатели при этом могут оставаться в пределах нормы или лишь незначительно отклоняться. Несмотря на нарастающую внутриклеточную перегрузку, печень продолжает выполнять свои основные функции.
Медленное накопление повреждений. Если причины жировой инфильтрации не устранены, процесс не остаётся стабильным. На фоне хронического избытка жира постепенно усиливаются повреждающие реакции, нарушается работа клеточных энергетических систем и активируются воспалительные механизмы. Коварство этого этапа заключается в том, что внешне состояние может выглядеть относительно благополучным, тогда как ткань печени всё больше теряет способность к полноценному восстановлению. Повреждение накапливается медленно, но формирует основу для дальнейшего прогрессирования заболевания.
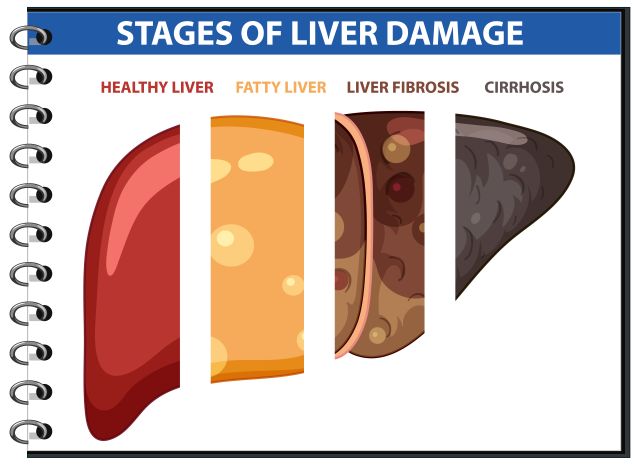
Как прогрессирует жировая печень
Хотя в данной статье речь идёт о неалкогольной форме жировой болезни печени, важно понимать, что те же стадии - от простого стеатоза до цирроза - характерны и для алкогольного поражения печени. Злоупотребление алкоголем остаётся одним из наиболее значимых факторов повреждения печени, и в клинической практике нередко наблюдаются смешанные формы, когда алкоголь усиливает уже существующую неалкогольную инфильтрацию или ускоряет её прогрессирование.
Простой стеатоз - это накопление жира внутри клеток печени без выраженного воспаления и без существенного повреждения ткани. На этом этапе клетки печени остаются жизнеспособными, общая структура органа сохранена, а изменения потенциально полностью обратимы. Именно на этой стадии жировая печень чаще всего обнаруживается случайно. Самочувствие обычно остаётся удовлетворительным, а анализы - нормальными или пограничными. Это период, когда устранение причин даёт наиболее быстрый и выраженный эффект.
Стеатогепатит - если перегрузка сохраняется, к накоплению жира присоединяется воспаление. Развивается стеатогепатит - состояние, при котором повреждение клеток печени сопровождается активацией воспалительных и иммунных процессов. На этой стадии могут появляться повышение печёночных ферментов, выраженная утомляемость, чувство дискомфорта или тяжести в правом подреберье. Заболевание перестаёт быть полностью «тихим», хотя симптомы по-прежнему могут быть слабо выраженными. Обратимость сохраняется, но требует более целенаправленного и последовательного вмешательства.
Фиброз - при длительном воспалении печень включает защитную реакцию, стремясь изолировать зоны повреждения. Начинает накапливаться соединительная ткань, и формируется фиброз - постепенное замещение нормальной печёночной ткани рубцовой. Фиброз отражает хронический характер процесса. На ранних стадиях он ещё частично обратим, однако по мере прогрессирования снижается эластичность печени и ухудшается её функциональная способность. Даже при относительно стабильном самочувствии общие риски для организма начинают нарастать.
Цирроз - это конечная стадия прогрессирования заболевания. Структура печени грубо нарушена, нормальный кровоток изменён, а значительная часть функциональной ткани заменена соединительной. Возможности восстановления на этом этапе резко ограничены. Важно понимать, что цирроз развивается не только при алкогольном поражении или вирусных гепатитах. Длительно существующая неалкогольная жировая печень является одной из реальных причин цирроза в современной клинической практике.
Диагностика жировой печени
В обычной практике жировая печень чаще всего выявляется при УЗИ печени, нередко выполненном по другому поводу. Именно визуализация позволяет увидеть признаки жировых изменений в ткани печени.
Анализ крови с определением печёночных ферментов (АЛТ, АСТ, иногда ГГТ) не используется для диагностики жировой печени. Эти показатели могут быть повышены по самым разным причинам и сами по себе не указывают на наличие жира в печени. В то же время при жировой печени ферменты нередко остаются в пределах нормы, особенно на ранних стадиях. Таким образом, повышенные ферменты не означают жировую печень, а нормальные ферменты её не исключают.
Важно понимать, что и УЗИ имеет ограничения. Оно фиксирует сам факт наличия жира, но не объясняет, почему он появился и насколько далеко зашёл процесс. Поэтому находка «жировая печень» по данным УЗИ не является полноценным диагнозом причины, а лишь отправной точкой для понимания ситуации.
Основная диагностическая ошибка заключается в том, что жировую печень воспринимают как окончательный диагноз. В реальности это описательная находка, которая может маскировать другую, более значимую проблему. Пока не понятно, что привело к накоплению жира и какие факторы продолжают поддерживать процесс, выводы о прогнозе и дальнейших действиях остаются поверхностными.
Принципы лечения неалкогольной жировой болезни печени
Лечение неалкогольной жировой болезни печени не связано с попытками «поддержать», «почистить» или «оздоровить» печень как орган. Такая логика привычна, но неверно отражает суть процесса. Печень не нуждается в очистке: в норме она сама выполняет функции переработки и выведения веществ и обладает высокой способностью к восстановлению.
Неалкогольная жировая болезнь печени формируется потому, что орган длительное время работает в условиях метаболической перегрузки. Поэтому смысл лечения заключается не в воздействии на саму печень, а в устранении факторов, которые заставляют её накапливать жир. Пока эта перегрузка сохраняется, любые попытки «помочь печени» не дают устойчивого результата.
Жир в печени является следствием, а не самостоятельной целью лечения. УЗИ и другие методы визуализации фиксируют уже произошедшие изменения, но не объясняют их причину. Попытки «убрать жир» без устранения причины приводят либо к отсутствию эффекта, либо к временным улучшениям с последующим возвратом изменений.
Для восстановления печени необходимо снизить или устранить факторы, которые непосредственно поддерживают её перегрузку. На практике это чаще всего означает коррекцию избыточного потребления углеводов, прежде всего легкоусвояемых. Несмотря на неалкогольный характер заболевания, даже небольшие количества алкоголя могут тормозить восстановление печени и усиливать метаболическую нагрузку, поэтому на этапе восстановления его обычно исключают.
Когда перегружающее воздействие устранено, восстановление печени происходит естественным образом. Печёночные ферменты нередко начинают снижаться в течение недель, а структура ткани печени восстанавливается постепенно, в течение месяцев. Это не результат действия одной таблетки или процедуры, а нормальная реакция органа на снижение нагрузки.
Универсального препарата или добавки, способных «вылечить» неалкогольную жировую болезнь печени сами по себе, не существует. Однако лекарственное или иное лечение может приводить к восстановлению печени в тех случаях, когда оно устраняет конкретный причинный фактор - инфекционный, паразитарный или лекарственно-индуцированный. В этих ситуациях восстановление является следствием устранения причины, а не результатом «очистки» или стимуляции печени.
При сохранении факторов перегрузки ни лекарственные средства, ни растительные препараты, ни так называемые «детоксы» не способны компенсировать продолжающееся метаболическое повреждение. Поддерживающие меры могут иметь значение только на фоне устранения причины и не должны рассматриваться как самостоятельное лечение.
Питание и вспомогательные меры при жировой печени
Коррекция питания и использование добавок не являются самостоятельным лечением жировой печени и не заменяют работу с причиной её развития. Основная задача этих мер - снизить текущую метаболическую нагрузку на печень и создать условия, при которых она способна восстанавливаться после устранения ведущего повреждающего фактора.
Питание при жировой печени не направлено на «сжигание жира в печени» и не работает как универсальная терапия. Его роль заключается в том, чтобы перестать ежедневно поддерживать те механизмы, которые приводят к накоплению жира. В практическом плане наибольшее значение имеет снижение углеводной и фруктозной нагрузки, прежде всего за счёт исключения сахара, соков, сладких напитков, избыточного потребления фруктов и постоянных перекусов. Важен не столько общий уровень калорий, сколько характер поступающих субстратов и частота приёмов пищи, поскольку именно они определяют инсулиновую и липогенную нагрузку на печень.
Не менее значимым фактором является достаточное поступление белка. Белок необходим для восстановления структуры гепатоцитов, синтеза ферментных систем и нормальной работы механизмов детоксикации. Его дефицит снижает способность печени к регенерации даже после устранения основной причины жировой инфильтрации.
Любые добавки могут рассматриваться только как вспомогательные средства и только на фоне работы с причиной. В ограниченном числе ситуаций имеют смысл вещества, непосредственно участвующие в обмене жиров в печени или влияющие на воспалительную нагрузку, такие как холин и фосфолипиды, омега-3 жирные кислоты, а также отдельные гепатопротективные соединения вроде силимарина. Их действие не является лечебным в строгом смысле слова и не устраняет механизм накопления жира. Они не работают без снижения перегрузки и не заменяют причинного вмешательства.
Методы без чёткого механизма действия - «чистки», универсальные схемы детокса, изолированный приём добавок без изменения питания и без работы с причиной - не приводят к восстановлению печени. Они создают иллюзию активных действий, но не меняют условий, в которых формируется жировая инфильтрация.
Прогноз
В данном контексте речь идёт о ранней стадии неалкогольной жировой болезни печени, при которой изменения являются обратимыми. Восстановление возможно при условии выявления причины перегрузки печени и её устранения. Печень обладает значительными регенераторными резервами и способна к постепенному восстановлению, если повреждающий фактор перестаёт действовать.
Принципиально важно понимать, что необратимые изменения формируются на стадии цирроза печени. Однако в рамках данного прогноза речь идёт не о цирротической стадии, а о более ранних, потенциально обратимых изменениях.
Исход при неалкогольной жировой болезни печени определяется не самим фактом наличия жира, а тем, как долго сохранялась перегрузка печени и насколько рано был устранён её источник. Чем раньше прекращено действие повреждающего фактора, тем выше вероятность восстановления структуры и функции печени.
Заключение
Неалкогольная жировая болезнь печени - это не отдельная патология, а отражение длительной метаболической перегрузки, на которую печень отвечает переходом в режим накопления. Она не возникает внезапно и не проходит сама - в её основе всегда лежит совокупность причин, которые необходимо выявить и устранить.
Сам факт жира в печени не является приговором. На ранних стадиях изменения обратимы, и у организма есть ресурсы для восстановления. Но чем дольше сохраняется повреждающее воздействие, тем выше риск прогрессирования к воспалению, фиброзу и потере функций печени.
Поэтому критически важно не просто зафиксировать жировую инфильтрацию как «находку» на УЗИ, а расшифровать, что за ней стоит, на каком этапе процесс и какие факторы его поддерживают. Только это позволяет выбрать правильную стратегию и предотвратить развитие тяжёлых осложнений, не упустив время.
